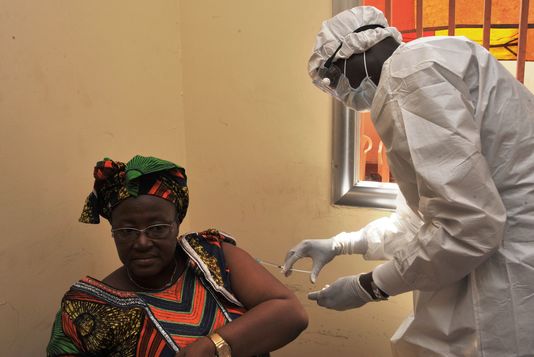
Jusqu’en juin 2018, une étude est menée auprès de 802 survivants d’Ebola. Parmi les symptômes évoqués, les soucis visuels concernent 18% des interrogés. Un an après leur sortie de l’hôpital, les trois quarts des survivants du virus Ebola présentent encore des problèmes de santé, selon une vaste étude en cours sur le syndrome post-Ebola.
Menée en Guinée auprès de 802 survivants, l’étude, publiée samedi 14 janvier dans la revue médicale The Lancet Infectious Diseases, confirme des résultats déjà observés en Sierra Leone sur 277 survivants quatre mois en moyenne après leur guérison.
Une étude qui permettra de limiter la propagation du virus par voie sexuelle
Intégrés dans l’étude en moyenne un an après leur hospitalisation initiale, 40 % des survivants ont mentionné de la fatigue ou de la fièvre, 38 % des douleurs musculaires ou articulaires, 35 % des maux de tête, 22 % des douleurs abdominales et 18 % des problèmes de vision qui, dans huit cas, ont abouti à des cécités complètes. 2 % des survivants étaient sourds et 26 % souffraient d’anémie.
Des traces du virus étaient encore présentes dans le sperme de 5 % des hommes entre un mois et 18 mois après l’infection, soit six mois de plus que ce qui avait été rapporté jusqu’à présent sur les survivants guinéens. Limiter la propagation du virus par voie sexuelle nécessite d’identifier précisément combien de temps il peut persister dans le sperme.
« C’est la première fois que les survivants ont été étudiés de manière aussi globale et représentative, en incluant les enfants et sur une période aussi longue », a déclaré à l’AFP Eric Delaporte, le chercheur français qui a dirigé l’étude.
Parmi eux, des survivants vivant en ville, notamment à Conakry, mais également en Guinée forestière, d’où est partie en décembre 2013 l’épidémie d’Ebola qui a fait plus de 11 000 morts, quasi-exclusivement dans trois pays d’Afrique de l’Ouest (Guinée, Sierra Leone et Liberia).
Les enfants ont globalement présenté moins de symptômes cliniques que les adultes, notamment moins de douleurs articulaires et de problèmes oculaires même s’ils ont eu plus d’épisodes de fièvre sur le long terme.
La gravité des symptômes reste « exceptionnelle »
L’étude s’est également intéressée à l’état psychologique des survivants, montrant que 17 % souffraient de dépressions et qu’un quart déclaraient avoir été victimes de stigmatisations.
Les survivants guinéens ont tous été interrogés lors de leur inclusion dans l’étude – entre mars 2015 et juillet 2016 –, mais ils devraient être suivis jusqu’à la fin de l’étude, prévue en juin 2018.
Selon Eric Delaporte, certaines manifestations oculaires peuvent être fluctuantes dans le temps, mais « la fréquence des symptômes a heureusement tendance à diminuer au fur et à mesure que l’on s’éloigne de la phase aiguë de l’infection ». Le chercheur relève également que même si les problèmes de santé rapportés par les survivants sont fréquents plus d’un an en moyenne après l’infection, « leur gravité reste exceptionnelle ».
On estime à environ 17 000 le nombre total de personnes ayant survécu au virus Ebola lors de la dernière épidémie en Afrique de l’Ouest, qui s’est achevée officiellement en janvier 2016, selon l’Organisation mondiale de la santé. De nouveaux cas mortels ont toutefois été identifiés depuis, notamment en mars 2016 en Guinée. En deux ans, de 2013 à 2015, le virus Ebola a fait plus de 11 000 morts.
Source : le monde